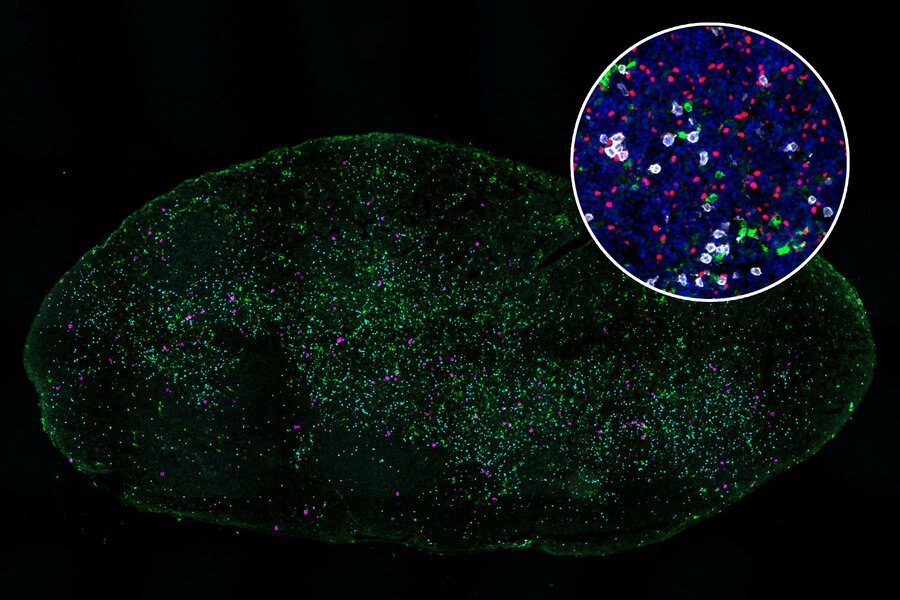
Un nuevo estudio del MIT explica por qué las células dendríticas (verdes) en los ganglios linfáticos que drenan de los pulmones no logran estimular las células T asesinas (blancas) para atacar los tumores pulmonares. Crédito: MIT
La inmunoterapia, un tratamiento farmacológico que estimula el sistema inmunitario para que ataque los tumores, funciona bien contra algunos tipos de cáncer, pero ha mostrado un éxito mixto contra el cáncer de pulmón.
Un nuevo estudio del MIT ayuda a arrojar luz sobre por qué el sistema inmunitario genera una respuesta tan mediocre al cáncer de pulmón, incluso después del tratamiento con medicamentos de inmunoterapia. En un estudio con ratones, los investigadores encontraron que las bacterias que se encuentran naturalmente en los pulmones ayudan a crear un ambiente que suprime la activación de las células T en los ganglios linfáticos cerca de los pulmones.
Los investigadores no encontraron ese tipo de entorno inmunosupresor en los ganglios linfáticos cercanos a los tumores que crecen cerca de la piel de los ratones. Esperan que sus hallazgos puedan ayudar a desarrollar nuevas formas de acelerar la respuesta inmune a los tumores de pulmón.
La estudiante graduada del MIT Maria Zagorulya es la autora principal del artículo, que aparece hoy en la revista. Inmunidad.
«Existe una diferencia funcional entre las respuestas de las células T que se montan en los diferentes ganglios linfáticos. Esperamos identificar una forma de contrarrestar esa respuesta supresora, de modo que podamos reactivar las células T que se dirigen al tumor pulmonar». dice Stefani Spranger, Howard S. y Linda B. Stern Career Development Assistant Professor of Biology, miembro del Koch Institute for Integrative Cancer Research del MIT y autora principal del nuevo estudio.
Crédito: Inmunidad (2023). DOI: 10.1016/j.immuni.2023.01.010 Un nuevo estudio del MIT explica por qué las células dendríticas (verdes) en los ganglios linfáticos que drenan de los pulmones no logran estimular las células T asesinas (blancas) para atacar los tumores pulmonares. Crédito: Instituto de Tecnología de Massachusetts
Fracaso al atacar
Durante muchos años, los científicos han sabido que las células cancerosas pueden enviar señales inmunosupresoras, lo que conduce a un fenómeno conocido como agotamiento de células T. El objetivo de la inmunoterapia contra el cáncer es rejuvenecer esas células T para que puedan comenzar a atacar los tumores nuevamente.
Un tipo de medicamento comúnmente utilizado para la inmunoterapia involucra inhibidores de puntos de control, que eliminan los frenos de las células T agotadas y ayudan a reactivarlas. Este enfoque ha funcionado bien con cánceres como el melanoma, pero no tan bien con el cáncer de pulmón.
El trabajo reciente de Spranger ha ofrecido una posible explicación para esto: descubrió que algunas células T dejan de funcionar incluso antes de que lleguen a un tumor, debido a que no se activan temprano en su desarrollo. En un artículo de 2021, identificó poblaciones de células T disfuncionales que se pueden distinguir de las células T normales por un patrón de expresión génica que les impide atacar las células cancerosas cuando ingresan a un tumor.
«A pesar del hecho de que estas células T están proliferando y se están infiltrando en el tumor, nunca tuvieron licencia para matar», dice Spranger.
En el nuevo estudio, su equipo profundizó en esta falla de activación, que ocurre en los ganglios linfáticos, que filtran los fluidos que drenan de los tejidos cercanos. Los ganglios linfáticos son donde las «células T asesinas» se encuentran con las células dendríticas, que presentan antígenos (proteínas tumorales) y ayudan a activar las células T.
Para explorar por qué algunas células T asesinas no se activan correctamente, el equipo de Spranger estudió ratones a los que se les habían implantado tumores en los pulmones o en el flanco. Todos los tumores eran genéticamente idénticos.
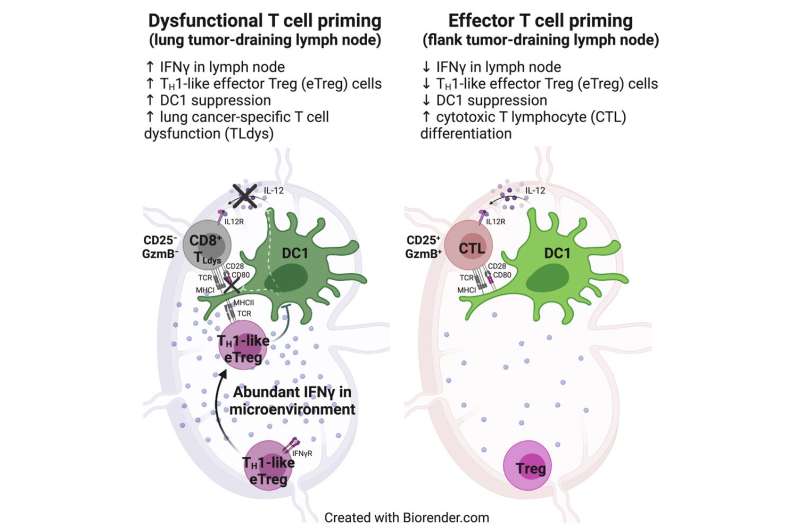
Los investigadores encontraron que las células T en los ganglios linfáticos que drenan de los tumores pulmonares encontraron células dendríticas y reconocieron los antígenos tumorales mostrados por esas células. Sin embargo, estas células T no lograron activarse por completo, como resultado de la inhibición por parte de otra población de células T denominadas células T reguladoras.
Estas células T reguladoras se activaron fuertemente en los ganglios linfáticos que drenan de los pulmones, pero no en los ganglios linfáticos cercanos a los tumores ubicados en el flanco, encontraron los investigadores. Las células T reguladoras normalmente son responsables de asegurarse de que el sistema inmunitario no ataque las propias células del cuerpo. Sin embargo, los investigadores encontraron que estas células T también interfieren con la capacidad de las células dendríticas para activar las células T asesinas que se dirigen a los tumores de pulmón.
Los investigadores también descubrieron cómo estas células T reguladoras suprimen las células dendríticas: al eliminar las proteínas estimulantes de la superficie de las células dendríticas, lo que les impide activar la actividad de las células T asesinas.
influencia microbiana
Otros estudios revelaron que la activación de las células T reguladoras está impulsada por altos niveles de interferón gamma en los ganglios linfáticos que drenan los pulmones. Esta molécula de señalización se produce en respuesta a la presencia de bacterias comensales, bacterias que normalmente viven en los pulmones sin causar infección.
Los investigadores aún no han identificado los tipos de bacterias que inducen esta respuesta o las células que producen el interferón gamma, pero demostraron que cuando trataron ratones con un anticuerpo que bloquea el interferón gamma, pudieron restaurar la actividad de las células T asesinas.
El interferón gamma tiene una variedad de efectos sobre la señalización inmunológica, y bloquearlo puede amortiguar la respuesta inmunológica general contra un tumor, por lo que usarlo para estimular las células T asesinas no sería una buena estrategia para usar en pacientes, dice Spranger. Su laboratorio ahora está explorando otras formas de ayudar a estimular la respuesta de las células T asesinas, como inhibir las células T reguladoras que suprimen la respuesta de las células T asesinas o bloquear las señales de las bacterias comensales, una vez que los investigadores las identifiquen.
Más información:
Maria Zagorulya et al, La abundancia específica de tejido de interferón-gamma impulsa las células T reguladoras para restringir el cebado mediado por DC1 de las células T citotóxicas contra el cáncer de pulmón, Inmunidad (2023). DOI: 10.1016/j.inmune.2023.01.010
Esta historia se vuelve a publicar por cortesía de MIT News (web.mit.edu/newsoffice/), un sitio popular que cubre noticias sobre investigación, innovación y enseñanza del MIT.
Citación: Por qué el cáncer de pulmón no responde bien a la inmunoterapia (2 de febrero de 2023) consultado el 3 de febrero de 2023 en https://medicalxpress.com/news/2023-02-lung-cancer-doesnt-immunotherapy.html
Este documento está sujeto a derechos de autor. Aparte de cualquier trato justo con fines de estudio o investigación privados, ninguna parte puede reproducirse sin el permiso por escrito. El contenido se proporciona únicamente con fines informativos.